
Резко защемило спину что делать?
Правосторонняя межрёберная невралгия причины, симптомы, методы лечения и профилактики
Правосторонняя межрёберная невралгия — патологическое состояние, при котором происходит раздражение или ущемление межрёберных нервов, расположенных с правой стороны грудной клетки. Характеризуется острой, внезапной болью, идущей от позвоночника к грудине. Поражение межрёберных нервов связано с предшествующей травмой спины, ушибом рёбер, искривлением позвоночника. Острый болевой синдром может быть следствием герпетической инфекции, воспалительных процессов, опухолей спинного мозга, заболеваний желудочно-кишечного тракта, плеврита, остеохондроза, грыжи.

Причины
Правосторонняя межрёберная невралгия чаще сопутствует заболеваниям грудной клетки и позвоночника. Острый болевой синдром может возникнуть вследствие остеохондроза, болезни Бехтерева, смещения позвонков, межпозвоночной грыжи, остеопороза (снижение плотности кости), из-за нарушений функций рёберно-позвоночных суставов при артрозе. К появлению патологии предрасполагают сердечно-сосудистые заболевания, развивающиеся на фоне недостаточного притока кислорода: атеросклероз, малокровие, артериальная гипертония, ревматизм.
Поражение межрёберных нервов связано с предшествующими травмами грудной клетки и органов, расположенных внутри её, травматическим повреждением костей, связок позвоночника, спинного мозга, герпетической инфекцией, аневризмой грудной аорты, раковыми новообразованиями в спинном мозге, средостении или грудной клетке.
Вероятность возникновения правосторонней межрёберной невралгии увеличивают следующие факторы:
- стресс;
- сахарный диабет;
- замедленный метаболизм;
- дефицит витамина В;
- пожилой возраст;
- алкогольное, наркотическое и лекарственное отравление;
- длительное нахождение в неудобной позе;
- искривление позвоночника;
- переохлаждения;
- аллергия;
- химическая интоксикация;
- ослабленный иммунитет;
- гормональный дисбаланс.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Содержание статьи
Симптомы
Типичный признак правосторонней невралгии межрёберных нервов — опоясывающая боль с правой стороны грудной клетки, идущая по ходу межреберья к грудине. На раннем этапе болезненные ощущения слабо выражены, и проявляются в виде покалывания. По мере развития заболевания боль усиливается, становится невыносимой. Боль постоянная или периодическая, отличается по характеру: острая, режущая, колющая, давящая, ограниченная или отдаёт в шею, лопатку, поясницу.
Приступ длится от нескольких секунд до двух-трёх минут. В это время человек задерживает дыхание, замирает, так как любые движения туловищем, смех, кашель, глубокий вдох провоцируют усиление боли. Для уменьшения или предотвращения нового болевого приступа пациент принимает анталгическую позу — голова и туловище наклонены в левую сторону.
Одновременно с болезненными ощущениями возникают второстепенные признаки заболевания. Это покраснение или бледность кожи, повышенное потоотделение, мышечный спазм, снижение чувствительности, онемение в области расположения пораженного нерва, ощущения покалывания, ползания мурашек.
Герпетической невралгии свойственны высыпания на коже, сопровождающиеся зудом. Элементы сыпи появляются в остром периоде на 2-3 сутки в виде небольших мешочков, заполненных жидкостью, которые постепенно подсыхают, покрываются корочками.
Диагностика
При жалобах на острую внезапную резкую боль в грудной клетки с правой стороны, есть основание подозревать правостороннюю межрёберную невралгию. Диагностику и лечение заболевания осуществляет невролог. Вначале врач анализирует жалобы больного, проводит неврологический осмотр, в ходе которого обращает внимание на анталгическую позу (при невралгии туловище наклонено в здоровую сторону), методом ощупывания определяет кожную чувствительность, место расположения пораженного межрёберного нерва. При невралгии надавливание на межрёберные пространства, повороты туловищем, кашель, чихание, глубокий вдох приводят к усилению боли.
Далее врач назначает дополнительные обследования, так как правосторонняя межрёберная невралгия имеет схожие симптомы с остеохондрозом, плевритом, язвенной болезнью желудка, гастритом. Можно перепутать с правосторонней пневмонией, особенно при её нетипичном течении, когда болезнь не дает ни кашля, ни температуры. Боль при невралгии имеет отличительные особенности: она внезапная, острая, усиливается при любых движениях туловищем, и не связана с приемом пищи. Установить точный диагноз может только врач по результатам гастроскопии, ультразвукового сканирования органов брюшной полости, рентгенографии грудного отдела, компьютерной томографии и магнитно-резонансной томографии позвоночника.

МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение
Лечение правосторонней межрёберной невралгии обычно консервативное, и начинают сразу после подтверждения диагноза. Задачи терапии — купировать боль, вылечить основное заболевание или устранить провоцирующие факторы, восстановить поврежденные межрёберные нервы. Для этого используют препараты разной фармакологической группы:
- нестероидные противовоспалительные. Помогают избавиться от боли, снять воспаление, оказывают жаропонижающий эффект. Лечение начинают таблетированными формами в минимально эффективной дозировке, при отсутствии эффекта или необходимости максимально быстро снять острую боль — вводят внутримышечно;
- миорелаксанты. Снимают спазм и патологический тонус скелетной мускулатуры, увеличивают силу произвольных сокращений;
- межрёберные блокады анестетиками и глюкокортикостероидами. Оказывают анальгезирующее действие, осуществляются при интенсивных болях;
- противоотечные препараты. Уменьшают объем циркулирующей крови и объем жидкости, заполняющей межклеточные пространства в тканях и органах, уменьшают отёк, купируют боль;
- противовирусные, антигистаминные лекарства, противогерпетические мази. Применяют для лечения герпетической невралгии. Угнетают рост и размножение болезнетворных микроорганизмов, уменьшают болевые ощущения в острой фазе, предотвращают появление новых элементов сыпи;
- седативные средства. Повышают порог возбудимости за счет чего обеспечивается обезболивающее действие;
- витамины группы В. Облегчают состояния при дегенеративных заболеваниях нервов, активизируют кровоток, улучшают функции нервной системы, способствуют восстановлению миелиновой оболочки нервов, нормализуют обменные процессы.
Параллельно с консервативной терапией назначают физиотерапевтические процедуры: массаж, сухое тепло, мануальную терапию, вытяжение позвоночника, рефлексотерапию, лечебную гимнастику, ультрафонофорез лидокаином, УФ-облучение. После того, как удалось купировать острую боль и снять воспаление, в качестве местного лечения рекомендуют перцовый пластырь, изделия из пуха, пояс из собачьей шерсти, баню, мази с пчелиным ядом, йодную сетку.
Необходимость в хирургическом лечение возникает редко, и связана с ущемлением межрёберных нервов грыжей, злокачественными и доброкачественными новообразованиями, отсутствием эффекта от консервативной терапии. По показаниям осуществляют рассечение тканей, сухожилий, которые сдавливают нерв, удаляют грыжу, опухоли, гематомы, спайки.
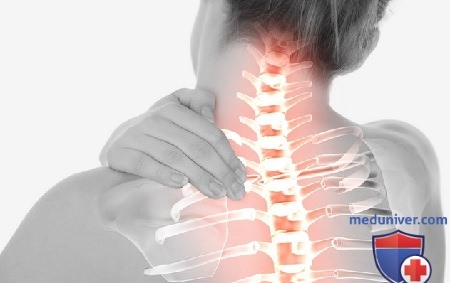
Резко защемило спину что делать?
Острая боль в спине, которая возникает внезапно и лишает свободы движений, в народе называется прострел (люмбаго). Чаще всего «простреливает» поясницу, ведь в этой области поясничный столб испытывает большие нагрузки. Боль может быть спровоцирована поднятием тяжести, резким наклоном, падением или даже чиханием. При других заболеваниях, например, ишиасе, боль в пояснице может возникать постепенно, однако следствием тоже становится серьезное ограничение движений.
Обычно причины острой боли в пояснице — воспаление, сдавливание или механическое повреждение нервных корешков в позвоночном столбе. Предпосылки для ущемления нервных окончаний создают остеохондроз, межпозвоночная грыжа, спондилез. При этих заболеваниях хрящевая ткань дисков теряет способность к амортизации, может наблюдаться уменьшение промежутка между позвонками, из-за чего возникает давление на нервный корешок и сильная боль.
Способствовать появлению прострела могут неподвижный образ жизни, при котором мышцы спины не получают достаточных физических нагрузок, страдает кровоснабжение. Лишний вес также способствует появлению проблем со спиной.
Чаще всего боль в спине проходит сама по себе за 10-14 дней, но это не значит, что не нужно ничего делать, а только ждать. Коварство боли в спине заключается в том, что если не обратиться к врачу и не устранить вызывающий ее фактор, то она возвращается вновь и со временем становится хронической. Так что обратиться к врачу при возникновении острой боли в спине надо обязательно, чтобы поставить точный диагноз и лишь потом начать лечить.
Ведь боль в спине на фоне остеохондроза или мышечного спазма хоть и неприятная, но не самый страшный вариант. Спина в области пояснице может болеть и при наличии камней или инфекции в почках, гинекологических заболеваниях, опухолей, трещины отростков позвоночника или перелома позвонка.
До посещения врача, необходимо обеспечить себе физический покой: лечь на спину, на жесткую постель. Такое положение позволяют мышцам спины расслабиться, благодаря чему спазм немного уменьшается и боль утихает. Нельзя прикладывать к пояснице грелку, допустимо только естественное тепло. Можно, к примеру, намотать пуховую шаль на поясницу или нанести противовоспалительную мазь с согревающим и обезболивающим действием. Например, Финалгон, Випросал, Апизартрон, Капсикам или Вольтарен.
Чтобы принять удобную позу, можно положить валик под поясницу, под колени или закинуть ноги под спинку дивана. Иногда помогает лечь на живот. Облегчение также вызывает использование ортопедического матраца. Если боль не уменьшилась по истечении 30- 40 минут, можно принять нестероидный противовоспалительный препарат, который дает быстрый обезболивающий эффект. Например, Баралгин, Но-шпа, Седалгин, Анальгин и т.д.
Однако принимать обезболивающие средства в большом количестве нельзя — они имеют множество побочных эффектов. До обращения к врачу использовать их нужно лишь тогда, когда уже боль стала труднопереносимой. Эффективно снимают болевые ощущения миорелаксанты — препараты, расслабляющие мышцы. Но принимать их можно только по назначению врача.
Методы лечения боли в спине полностью зависят от диагноза, который поставит врач. Он должен назначить прием медикаментов после проведения диагностики и выявления основного заболевания, вызвавшего боль в спине. При этом если анальгетики и гормональные средства не дают должного эффекта, врач направляет на инъекции лекарств, которые называют блокадами. Они быстро снимают острые боли в мышцах, благодаря их расслаблению.

Долгое время врачи при острой боли в спине советовали лежать в постели несколько дней, а сегодня подход к лечению у них иной. Теперь рекомендуется лежать только в первый день возникновения боли, а затем по возможности надо встать и двигаться. Нехватка движения вредна, для устранения отечности и скованности в суставах полезно даже делать гимнастику. Она улучшает кровоснабжение мышц спины и укрепляет мышечный корсет. Выполнять упражнения следует лежа на спине, без напряжения и резких движений.
Массаж — еще один метод терапии, который эффективно дополняет медикаментозное лечение боли в спине. Массирование помогает даже тем, кто даже уже не может разогнуться от сильнейшего приступа.
И наконец, для профилактики боли в спине — долго не сидите в одной и той же позе. Ведь резкая боль в пояснице и в области крестца чаще всего возникает у трудоголиков, которые по роду своей деятельности вынуждены длительное время сидеть за компьютером или рабочим столом.
Берите пример с легендарного отца автомобилестроения Генри Форда, который дожил до 95 лет и ни разу не пожаловался на боль в спине. Он был уверен, что сохранить прекрасную форму до преклонных лет ему помогло то, что он никогда не сидел, когда можно было стоять, и никогда не стоял, когда можно было лежать. Мы полностью согласны с утверждением американского магната. Если даже у вас «сидячая» работа, регулярно делайте разминки: пройдитесь пешком, выполняйте гимнастику или просто отдохните, приняв лежащее положение.
— Вернуться в оглавление раздела «Неврология.»
Автор: Искандер Милевски. Дата публикации: 6.11.2018
Защемление нерва в позвоночнике: симптомы, как лечить
Что такое защемление нерва?
Защемление нерва в позвоночнике – это сдавливание нервов межпозвоночными дисками. Данное состояние достаточно болезненное и при неполучении должного лечения влечет за собой негативные последствия.
Причины и симптомы
Симптомы защемления нерва в позвоночнике будут зависеть от того, в каком месте локализована боль и какой нерв зажат. Если защемило чувствительный нерв, то болит спина. А в случае пережатия двигательного или вегетативного нерва могут быть более опасные последствия.
Пояснично-крестцовый отдел позвоночника
Именно этот отдел позвоночника особенно часто страдает от защемления нервов. В большинстве случаев воспаляется седалищный нерв. Симптомы защемления нервов в этом отделе позвоночника следующие:
- пронизывающая острая боль в области поясницы, иррадиирующая в ягодицу или бедро, при воспалении седалищного нерва боль переходит в ногу с одной стороны;
- ограниченная двигательная функция;
- слабость в нижних конечностях;
- мышечные спазмы.
Основные причины защемления: тяжелые физические нагрузки на позвоночник, в том числе беременность или лишний вес, злокачественные или доброкачественные опухоли, переохлаждение.
Шейный отдел
Защемление нерва в шейном отделе позвоночника – редкое явление. Может быть вызвано преимущественно переохлаждением или резкими, неосторожными движениями головой. Также боли возможны при нахождении долгое время в некомфортной позе (например, при опьянении, когда человек не контролирует свои движения). Несмотря на редкость, последствия защемления нерва на этом участке позвоночника могут быть очень опасными: паралич, воспалительные процессы, неврологические проблемы. Причины болей в шейном отделе следующие:
- хронические заболевания (остеохондроз, грыжа);
- новообразования;
- искривление спины.
Симптомы защемления позвоночника выражены резкой болью в шее, отдающей в плечи и затылок. Она может возникать при движениях головой. Возможно онемение одной или обеих верхних конечностей, половины языка, ключицы. Имеют место головные боли, шум в ушах.
Грудной отдел
Причинами защемления нерва в грудном отделе позвоночника могут быть: неудачный поворот тела, поднятие тяжестей, искривление позвоночника, возрастные изменения. Признаки защемления нерва в груди можно спутать с приступом стенокардии. Развивается аритмия, одышка, появляются боли в области сердца, становится тяжело дышать. Кроме этого, бросает в жар, возникает обильное потоотделение, покраснение в области защемления нерва, трудности с движением, неполадки и боль со стороны желудка.
Между лопаток
Защемление нерва между лопатками может наступить вследствие различных болезней (остеохондроз, артрит, артроз, межпозвонковая грыжа), опухолей, травм. К факторам развития таких заболеваний относятся: малоподвижный образ жизни, слишком большие физические нагрузки, пребывание на сквозняке. Симптомы защемления нерва в позвоночнике между лопаток: болевой синдром, боль отдает в руки, шею, грудь, плечи, в область сердца. Иногда возможна при дыхании, движении. Происходит спазмирование мышц в области лопаток. Позвоночные боли отличаются от болей в сердце тем, что они не проходят в горизонтальном положении.
Диагностика
При наступлении болей в спине необходимо в любом случае обратиться к врачу-неврологу. Специалист назначит ряд диагностических мероприятий. К ним относятся:
- рентгенография (делается в различных положениях и ракурсах);
- МРТ или КТ;
- лабораторные исследования (анализ крови).
При необходимости проводят:
- электромиограмму;
- мануальное исследование.
Лечение защемления нерва
При лечении защемленного нерва в позвоночнике в первую очередь нужно обеспечить покой пораженного участка, то есть лечь и ничего не делать. Далее врач назначает обезболивающие и противовоспалительные препараты. Они могут быть в виде гелей, мазей, таблеток или инъекции. После снятия симптомов болезни лечится ее причина. Для этого используются методы, описанные ниже.
Лечебная физкультура (ЛФК)
ЛФК – отличный метод лечения защемления позвоночника, применяемый в комплексной терапии. К тому же он очень эффективный, но многие пациенты им пренебрегают. Упражнения направлены на восстановление поврежденных, воспаленных мышц при защемлении нерва в позвоночнике. Они делаются так, чтобы причинить наименьшие болевые ощущения пациенту. Лечебная гимнастика одни группы мышцы расслабляет, другие укрепляет, усиливает кровообращение, позитивно воздействует в целом на весь организм. Ее следует делать регулярно и под присмотром врача.
Массаж
Это основной метод лечения защемления нервов в позвоночнике. Массаж очень хорошо снимает спазм мышц. Некоторые приемы могут освоить родственники или близкие больного и делать самостоятельно. Главное при этом не затрагивать позвоночник, работать только с мышцами спины. Манипуляции с позвоночным столбом может проделывать только мануальный терапевт по показаниям.
Медикаментозное лечение
К самым популярным препаратам при лечении защемленного позвоночника относятся «Диклофенак», «Кетонал» (подходит для беременных). Это противовоспалительные нестероидные средства. В качестве дополнительных лекарств употребляют «Ибупрофен», «Аспирин». Эффективны мази: «Финалгон», «Беталгон» (обладают спазмолитическим действием), «Випросал» (обезболивающий и согревающий эффект). В обязательном порядке назначаются витамины группы В (в основном В12) и Е. Также возможны компрессы или натирания (при одобрении врача).
Корсеты
Ортопедические корсеты необходимы для поддержания и фиксации спины при симптомах защемления нерва в позвоночнике. Они хорошо снимают нагрузку с определенных участков позвоночника. В зависимости от места расположения, они бывают: поясничные, грудопоясничные, пояснично-крестцовые и корсеты для беременных.
Операция
Оперативное лечение защемленного нерва в позвоночнике может потребоваться в том случае, когда консервативные методы уже не помогают. Например, при образовании грыжи. После операции больному потребуется длительный реабилитационный период.
Что делать при беременности?
Защемление нерва в позвоночнике при беременности – не редкость. Оно может возникнуть из-за большой нагрузки или быть следствием ранее перенесенных заболеваний позвоночника. Чтобы унять боль, нужно лечь на твердую, прямую поверхность, согнув колени. Однако так долго с животом не пролежишь, поэтому чаще используют коленно-локтевую позу. Еще не стоит забывать про умеренные физические нагрузки (плавание, йога). Все это делается с разрешения врача. Хорошо помогает ношение бандажа или корсета. Он облегчает спине ношу, избавляет от болей. Бандаж будет полезен и в послеродовом периоде. Все медикаментозные средства употребляются только после консультации с врачом.
К какому врачу обратиться?
При болях в области поясницы следует обращаться к неврологу. Проведя диагностику, он может направить к другим специалистам. Так, при обнаружении межпозвонковой грыжи нужно будет посетить хирурга и в дальнейшем наблюдаться у него. Если выявилась опухоль, то поможет онколог. При смещении позвонков, вывихе следует обратиться к мануальному терапевту. Он освободит нерв из зажатого состояния. Выявить первопричину болезненного состояния поможет врач-остеопат. Он же устранит проблему, проработав весь позвоночный столб.
Профилактика
Соблюдая следующие меры профилактики, можно обезопасить себя от защемления нервов в позвоночнике:
- не перегружайте спину (если нужно что-то поднять с пола, следует сначала сесть);
- не переохлаждайтесь (сквозняки – это враг для мышц спины);
- спать лучше на ортопедическом матраце;
- поддерживайте вес в нормальном состоянии;
- занимайтесь спортом (при сидячей работе больше и чаще разминайтесь, ходите);
- хорошо отдыхайте и расслабляйтесь.
Резко защемило спину что делать?
Защемление нерва в позвоночнике: причины, симптомы, виды защемлений.
Что такое защемление нерва?
В нашем организме очень много различных нервных окончаний, они буквально пронизывают наше тело и имеют широкую и многофункциональную сеть. Чаще всего защемление происходит именно в позвоночнике, так как именно позвоночник несет основную нагрузку нашего организма. Нерв обычно сдавливается межпозвоночными дисками, что вызывает очень неприятные и болезненные ощущения у человека. В дальнейшем происходит ухудшение жизнедеятельности и невозможность вести привычный образ жизни.

Причины защемления нерва:
Есть достаточно обширный список причин, вызывающих защемление нерва, среди них:
- Сидячий, малоподвижный образ жизни – чаще всего проявляется у офисных работников или людей, которые работают на удаленке и большую часть времени проводят за компьютером. Среди них чаще всего встречаются защемление седалищного нерва, защемление в шейном отделе или пояснице.
- Поднятие тяжестей, высокие нагрузки, резкие движения – больше всего подвержены спортсмены и люди, которые выполняют физическую работу в большинстве случаев тут страдает пояснично –крестцовый отдел позвоночника.
- Травмы – могут провялятся сразу, а могут по истечению определенного времени и человек даже может не сразу понять, что именно данная травма явилась следствием проблемы с защемлением нерва, так как очень часто имеется накопительный эффект от микротравм, которым мы обычно не придаем никакого значения.
- Переохлаждение – чаще всего встречается в холодное время года. Постепенно начинается воспаление и появление болезненных ощущений, что приводит к дискомфорту.
- Врожденные патологии позвоночника – это изменение формы позвонков, и всего позвоночника в целом. Процесс может протекать бессимптомно, но в один неподходящий момент дать о себе знать или что-то может послужить катализатором для активации спящих процессов протекающих в организме.
- Ожирение, лишний вес – полным людям достаточно тяжело поддерживать себя в хорошей форме и держать в тонусе мышечный каркас своего организма, и при ослабевании каких-либо мышц, нагрузка начинает распределятся на позвоночник неравномерно, что приводит к зажимам нервов и дальнейшему прогрессированию болезни.
- Остеоартроз позвоночника – дегенерация хрящей и костей в позвонках приводящее к отеку и давящее на нерв.
- Артрит – бывает острый и хронический. Происходит поражение хрящевых тканей и возникает наросты на костных тканях сдавливающие нервные окончания. Чаще всего дают о себе знать старые травмы, либо возрастные изменения организма.
- Сколиоз, лордоз, кифоз – искривление позвоночника, могут быть как врожденными, так и приобретенными в следствие заболеваний, травм, возрастных изменений.
- Беременность – в результате изменения структуры женского тела и увеличения нагрузки на позвоночник могут возникнуть перекосы или зажимы в организме женщины, что приведет к защемлению нерва, потому очень важно в период беременности наблюдать за состоянием мышечного каркаса и делать легкие упражнения, направленные на поддержание тонуса мышц.
- Эндокринная система – также вносит свою лепту и может вызвать проблемы с позвоночником, воспаления и дальнейшие зажимы нервных окончаний. Очень внимательно нужно следить за позвоночником людям с болезнью щитовидной железы и диабета.
- Протрузии позвоночного диска – межпозвонковый диск — это прокладки между позвонками, благодаря которым наш позвоночник обретает подвижность и эластичность. При нарушении обменных процессов или постоянных физических нагрузках межпозвоночный диск быстро изнашивается, что приводит к дегенеративно – дистрофическим процессам и выбухания в позвоночный канал без разрыва, что в конечном итоге приводит к перекрытию нерва и возникновению болевых ощущений.
- Грыжа межпозвонкового диска- достаточно серьезный вред наносит нервным окончанием, находящимся вблизи позвоночника, так как происходит разрыв фиброзного кольца диска и также, как и протрузия происходит выбухание в позвоночный канал с дальнейшим сдавливание нервных структур.
Виды защемления нерва:
Защемление нерва в шее
В шейном отделе очень часть происходит передавливание корешковых нервов позвонками или мышечными тканями. Это характеризуется различными патологиями или травмами. В следствие чего возникают болезненные ощущения в шее, отдающие в затылок, плечи или руку. Боли могут быть острыми или проявляться в виде жжения, резей, а возможна и потеря чувствительности в отдельных частях тела, также может присутствовать ощущения дискомфорта в руке или шее. Иногда люди могут не понять продуло шею или защемило нерв, так как симптоматика практически одинаковая. В любом случае нужно обязательно показаться специалисту для прохождения дальнейшего лечения, ведь в случае с шеей

Защемление нерва в груди
Очень часто люди путают защемление нерва в грудном отделе с сердечными заболеваниями и поддаются повышенной панике. Боль при защемлении в грудном отделе проявляется обычно в спине, между ребрами, может отдавать под лопатку или руку усиливая дискомфорт и ухудшая жизнь человека. Боль может быть, как острой, так и тянущей, проявляться в виде жжения или онемения. При движении, вздохе или выдохе, чихании или кашле боль может усиливаться.

Защемление нерва в пояснице
Этот отдел один из столпов нашего тела, нагрузка на него идет постоянно и неравномерно. Так как он принимает участие во всех наших жизненных процессах и в большинстве случаев, когда мы сидим, согнувшись мы даже не задумываемся, что нагрузка на поясницу увеличивается в полтора раза, а давление внутри дисков позвоночных увеличивается в два раза! Но все это происходит постепенно, сначала мы этого не замечаем, потом понимаем, что начинает потихоньку ныть поясница, но мы тоже не придаем этому значения, далее поясница начинает все чаще и чаще напоминать о себе и мы начинаем кривляться, менять позы, стараясь разгрузить поясницу и облегчить наши мучения, но эффект этот кратковременный. Обычно так происходит постепенное выпячивание грыжи или разрастание костных тканей, которые потихоньку начинают перекрывать наш нерв, а тот в свою очередь подает нам сигнал. В поясничном отделе, как и во всех других вероятнее всего вы почувствуете ноющую боль, покалывание, онемение, жжение и даже может возникнуть острая боль, если, например, Вы поднимите коробку тяжелую или даже ребенка.

! Важно: Хотелось бы напомнить, что при подъеме тяжелых вещей Ваша спина должна быть всегда ровной, и при подъеме должны работать мышцы ног, а не спина!
Защемление седалищного нерва (Ишиас)
Седалищный нерв один из самых больших нервов в нашем организме и проблемы с ним могут возникнуть, как из-за хронических заболеваний или переохлаждения, так и из-за сдавливания нерва грушевидной мышцей, через которую он проходит. Также, как и в других областях, все происходит постепенно. Сначала человек начинает испытывать дискомфорт в пояснице или ягодицах, возможно легкое онемение икроножной мышцы, но не предает этому особого значения, а потом происходит момент, который служит катализатором, например, переохлаждение, резкое поднятие тяжелого предмета и тд. И человек уже не может сидеть, лежать, его постоянно мучают ноющие боли, отдающие в левую или правую ногу, некоторых эти боли начинают сводить с ума, происходит снижение чувствительности в ноге. В большинстве случаев все сразу начинают пить обезболивающие, но это не средство и не лечение в данной ситуации, это просто на время поможет вам заглушить боль, но не решит проблему.
Диагностика защемления нерва
Диагностика проводится врачом специалистом неврологом, остеопатом, мануальным терапевтом. Чаще всего врач проводит серию тестов и назначает дополнительное обследование в виде рентгена, КТ или МРТ. Самым информативным является МРТ, но и на КТ можно увидеть грыжи или протрузии пережимающие нерв, что касается рентгена, то тут мы сможем увидеть только костную ткань и деформации если они присутствуют.
Лечение заземления нерва
Лечение зависит от тяжести заболевания пациента. Неврологи в большинстве случаев выписывают обезболивающие и витаминный комплекс и направляют на физиотерапию. Остеопаты и мануальные терапевты стараются помочь человеку без таблеток сняв воспаление с суставов либо освободив нерв разомкнув позвонки, восстановив нормальный функционал работоспособности организма.
В любом случае если подходить к лечению в комплексе, то это будет выглядеть следующим образом:
- Остеопатическое лечение или мануальная терапия
- Медикаментозная терапия – если требуется
- Физиотерапия (хорошо помогают динамические токи)
- ЛФК – это наше все! Если даже врач поставит Вас на ноги, то нельзя забывать о пользе лечебной физкультуры, данные недуги, очень подвержены рецидиву и нужно не забывать держать себя в форме.
Профилактика защемления нерва
Намного проще избежать защемления нерва, чем потом его лечить.
— Самое главное, это комплекс упражнений не реже 2 раз в неделю. Если есть возможность ходить в бассейн, это будет большим преимуществом.
— Правильное питание. Стараться избегать жирной и острой пищи и не переедать
— Следить за техникой подъема тяжелых предметов, детей (спина ровная+ работа мышц ног)
— Делать перерывы при сидячей работе каждые 2-3 часа
Специалисты
Остеопат – проведет диагностику организма, поможет справиться с зажимом нерва, грыжей, протрузией, восстановит кровообращение и убрать болевые ощущения. Сбалансирует нагрузку на позвоночник, уберет перекосы и выставит осанку. Подберет комплекс упражнений для профилактики заболевания.
Защемление седалищного нерва
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
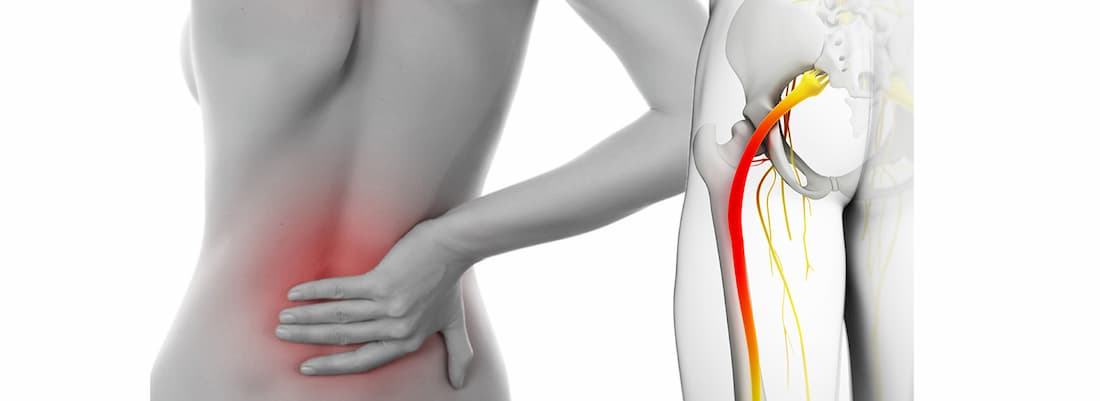
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
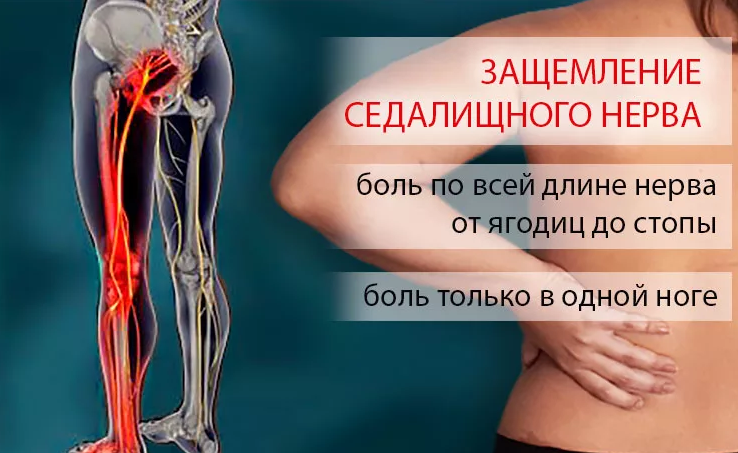
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Записаться на прием
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Осложнения
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
- современные медикаментозные схемы, учитывающие не только уровень боли и тип защемления, но и индивидуальные особенности организма;
- лекарственные блокады для быстрого снятия болевых ощущений;
- физиотерапия, ЛФК, мануальная терапия и массаж после купирования обострения.
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
- программы комплексного обследования для выявления острых и хронических заболеваний;
- консультации специалистов широкого и узкого профиля;
- полный спектр лабораторной диагностики;
- современные методы инструментального и функционального обследования;
- все виды медикаментозного и немедикаментозного лечения;
- профилактические мероприятия для поддержания здоровья организма.
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
