
Не растет трицепс что делать?
Растяжения мышц и связок



Что представляют собой растяжения
Повреждение сухожилий, связок и мышц связано с резким натяжением тканей. Травма связочно-мышечного аппарата достаточно распространенная, но, к сожалению, больные недооценивают всю тяжесть патологии и не сразу обращаются за медицинской помощью.
Растяжение характеризуется внезапным натяжением из-за запредельной нагрузки. Мышцы и связки не справляются с ней, теряют свою эластичность и удлиняются.
Наиболее часто растяжению подвергается следующие участки тела:
связки около лодыжки при повреждении во время бега, прыжка, неудачном выворачивании стопы. Обычно в таких случаях растягивается таранно-малоберцовая, боковая или пяточно-малоберцовая связка,
связки около запястья при падении на вытянутую руку,
подколенная связка при ударе коленом,
связки локтя при броске, метании предмета,
мышцы плеча при неудачном силовом захвате, гимнастических упражнениях.
Также травмируется голеностоп, связки кисти рук, паха. Реже всего травмируются связки шеи при резком повороте головы или во время сна.
Растяжения бывают острые и хронические. К острым относят повреждения при подъеме тяжести, катании на коньках, бросках и беге. Хронические растяжения появляются при гимнастике, гольфе, гребле, теннисе. В этом случае мышечно-связочный аппарат уже растянут, а травма случается при часто повторяющихся однообразных движениях.
Причины возникновения
Неловкое движение конечностью или рывок, падение или резкий поворот приводят к растяжению мягких тканей. Мышцы растягиваются при травме, полученной от удара или резкого скольжения, а также при подъеме тяжестей. Зачастую при спотыкании или ношении неудобных каблуков растягиваются мышцы голеностопа.
Чаще всего растяжения встречаются у спортсменов. Так, конькобежцы или лыжники травмируют мышцы и связки голеностопа из-за внутреннего вращения стопы во время торможения. Метатели ядра, баскетболисты повреждают мышцы плеч при броске.
Симптомы и признаки
Клиническая картина растяжений зависит от степени повреждения. При первой степени растяжения боль слабая или отсутствует совсем. Чаще возникает дискомфорт, усиливающийся при движении. Очаг повреждения немного припухает, редко появляется синяк. Обычно больной может нагружать растянутую мышцу или связку и выносит незначительные нагрузки. Второй степени растяжения характерна боль во время движения. Участок опухает, на следующий день отек увеличивается. Появляется стойкий синяк. Уже при третьей степени растяжения боль настолько резкая и пульсирующая, что передвигаться нельзя.
Первые признаки растяжения следующие:
боль – первый симптом, который может возникнуть сразу или на следующий день после травмы. В зависимости от повреждения болевой синдром распространяется только над больной мышцей или вокруг,
слабость в мышцах. Поврежденная конечность при движении теряет силу,
нарушенная подвижность. При растяжении конечность сгибается не полностью или совсем не сгибается,
внешние проявления. Обычно на следующий день над поврежденным участком кожа опухает, при тяжелой стадии образуется синяк или гематома, реже кожа вокруг краснеет.
Стоит отметить, что при растяжении связок отек отсутствует, зато появляется синяк. В момент травмы слышен щелчок. При растяжении мышц синяка и гематомы нет, но быстро увеличивается отечность, и усиливаются спазмы. Поврежденная мышца ограничена в движении.
Какой врач лечит растяжения мышц и связок
При второй и третьей степени повреждения без помощи специалиста не обойтись. Нужно незамедлительно обратиться в травмпункт, где травматолог осмотрит поврежденную область, установит степень растяжения и назначит соответствующую терапию.
Диагностика
В некоторых случаях диагностировать растяжение невооруженным взглядом сложно, а тем более невозможно определить степень травмы. С этой целью травматолог выдает направление на обследование.
Сначала делают УЗИ. Ультразвук визуализирует состояние мягких тканей, исключает вероятность перелома. При сомнениях делают МРТ.
Методы лечения
На момент лечения накладывается давящая повязка или эластичный бинт, прикладывается лед, а конечность приподнимается для оттока крови и уменьшения отека. Отек снимается в течение первых двух суток после травмы. Снять воспаление и уменьшить боль помогают нестероидные противовоспалительные препараты. В редких случаях, если таблетированые средства не помогают, делают новокаиновую блокаду.
 При третьей степени тяжести на растянутую мышцу накладывают лонгету или гипс. Первые дни нельзя ходить в баню или сауну, принимать горячую ванну, делать теплые компрессы. Тепло увеличивает кровоснабжение связки или мышцы, усиливает отек. Рекомендуется меньше шевелить конечностью и соблюдать покой, чтобы не травмировать мышцы и связки.
При третьей степени тяжести на растянутую мышцу накладывают лонгету или гипс. Первые дни нельзя ходить в баню или сауну, принимать горячую ванну, делать теплые компрессы. Тепло увеличивает кровоснабжение связки или мышцы, усиливает отек. Рекомендуется меньше шевелить конечностью и соблюдать покой, чтобы не травмировать мышцы и связки.
При выписке врач назначает местные кремы, мази, спреи без разогревающего эффекта.
Результаты
Как правило, растяжения связок и мышц первой стадии заживает самостоятельно за 1-2 недели. Лечение второй и третьей стадии более продолжительно. Требуется 3-4 недели для полноценного восстановления.
Реабилитация и восстановление образа жизни
После пройденного курса лечения для улучшения функциональности поврежденного участка врач разрабатывает программу реабилитации. Зачастую после растяжения мышц и связок возникает скованность движений, теряется гибкость и сила мышц, а двигательная функция нарушается. Исправить положение помогает лечебная физкультура. Упражнения специалист подбирает индивидуально в соответствии со степенью травмы, локализации растяжения.
Восстановление продолжается в течение двух-трех недель. Для ускорения процесса эффективны сеансы физиотерапии. Магнитотерапия ускоряет регенерацию мягких тканей, нормализует обменные процессы.
Образ жизни при растяжениях мышц и связок
Для предотвращения повторной травмы специалисты рекомендуют следить за весом, растягиваться перед спортивными тренировками и подъемом тяжестей. Не лишней будет ежедневная зарядка, при которой мышцы растягиваются, и повышается их гибкость.
Тендинит трицепса
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
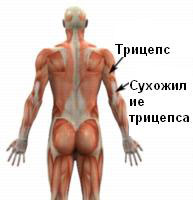
Мышца на задней части плеча называется трицепсом. Трицепс берет начало от лопатки и плечевой кости и прикрепляется к локтевой кости с помощью сухожилия трицепса. Мышца трицепс выполняет функцию разгибания в локте и работает как вспомогательная при осуществлении других движений в плече. Во время сокращения трицепса вектор движения передается с помощью сухожилия. Когда вектор силы воздействия на сухожилие избыточный или происходят повторяющиеся движения, то возникают условия для повреждения сухожилия трицепса. При тендините трицепса происходит повреждение сухожилия с последующей дегенерацией и воспалением. Тендинит может быть обусловлен травматическим воздействием силы, превышающей прочность сухожилия или вследствие постепенного износа тканей сухожилия, вследствие избыточных нагрузок.
Причины
Чаще всего, причиной тендинита трицепса являются повторяющиеся, избыточные нагрузки на сухожилие. Как правило, это связано с выполнением определенных движений, требующих силового выпрямления локтя (например, при отжимании или падениях). Иногда повреждение сухожилия возникает из-за критической, запредельной нагрузки на сухожилие. Чаще всего, такие нагрузки бывают при занятиях тяжелой атлетикой или занятиях на тренажерах. Существует несколько основных факторов, наличие которых увеличивают риск развития тендинита:
- тугоподвижность суставов (особенно локтевого)
- уплотнение мышцы (особенно трицепса)
- неправильные или чрезмерные тренировки
- недостаточная разминка перед занятиями
- мышечная слабость
- недостаточный период восстановления между тренировками
- неполноценная реабилитация после перенесенной травмы локтя
- наличие травмы шеи или верхней части спины в анамнезе.
Симптомы
Пациенты с этим заболеванием обычно испытывают боль в задней части локтя. В менее тяжелых случаях, пациенты могут испытывать только боль и скованность в локте, симптомы усиливаются при выполнении движений, требующих сильного или повторяющегося сокращения мышцы трицепса. Это такие виды деятельности, как выполнение отжиманий, жим лежа, падения, выполнение боксерских ударов, работа с молотком.
В более тяжелых случаях больные могут испытывать боль, которая увеличивается до острой при выполнении различных видов деятельности. Иногда пациенты отмечают опухоль в задней части локтя и испытывают слабость при попытке выпрямить локоть против сопротивления и боль или дискомфорт при выполнении движений, связанных с сокращением бицепса. Боль также может усиливаться при контакте поврежденного сухожилия с твердыми предметами.
Диагностика
Врач может поставить диагноз на основании симптомов, истории заболевания и осмотра. При осмотре врач обращает внимание на наличие в области сухожилия трицепса отека или покраснения, наличие болезненности при пальпации сухожилия. При необходимости назначается рентгенография, которая позволяет исключить изменения в костной ткани. МРТ позволяет визуализировать не только состояние костных тканей, но и самого сухожилия, степень его повреждения. Лабораторные исследования могут быть также назначены, когда необходимо исключить системные или воспалительные заболевания или метаболические нарушения.
Прогноз
Большинство пациентов с этим заболеванием выздоравливают при проведении адекватного лечения и могут вернуться к привычной деятельности в течение нескольких недель. Но иногда реабилитация может занять несколько месяцев, особенно у тех пациентов, которые не сразу обратились за медицинской помощью. Своевременное лечение (физиотерапия, ЛФК) является принципиальным условием быстрого выздоровления. Отсутствие адекватного лечения может привести к необратимым изменениям в тканях сухожилия.
Лечение
Тендинит трицепса, как правило, удается вылечить, но в некоторых случаях лечение бывает не эффективно. В первую очередь, для уменьшения боли необходимо прекратить деятельность, которая приводит к усилению боли. Консервативные методы лечения тендинита включают: применение холода местно (на 20 минут 3-4 раза в день), прием препаратов НПВС (например, мовалис, целебрекс, вольтарен), использование шин, ортезов, которые помогают уменьшить нагрузку на сухожилие и позволяют тканям сухожилия восстановиться.
Физиотерапия очень эффективна при лечении тендинита. Применяются различные физиотерапевтические методики (например, ультразвук, криотерапия, электрофорез). Самым современным методом лечения считается применение HILT терапии .
ЛФК. Программа упражнений, специально подобранная специалистом ЛФК, позволяет восстановить как мышечную силу трицепса, так и эластичность, и прочность сухожилия трицепса. ЛФК подключается после снижения болевых и воспалительных явлений. Интенсивность объем, и нагрузка подбираются индивидуально с постепенным увеличением.
Хирургическое лечение является единственным способом лечения при наличии разрыва сухожилия и должна быть выполнена не позднее 2 недель после диагностирования разрыва.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Какие вакцины от коронавируса зарегистрированы в России — обзор и сравнение

С самого начала эпидемии разработка вакцины стала приоритетом для всех развитых стран. По последним данным ВОЗ 60 вакцин во всем мире уже проходят клинические испытания. Более 170 других изучены на животных. 22 препарата уже прошли или проходят основной этап тестирования. На сегодняшний день в России зарегистрировано четыре вакцины.
«Спутник V»
Спутник V (Гам-Ковид-Вак) — первая зарегистрированная вакцина против коронавируса в России. Создан в центре эпидемиологии и микробиологии им. Н. Ф. Гамалеи. Он относится к классу векторных вакцин. Зарегистрирован 11 августа 2020 года.
Как работает
Спутник V работает на основе аденовирусного вектора человека. Метод хорошо изучен и используется с 1970 года. Вектор — это транспорт, который доставляет материал в человеческую клетку. В Спутнике V есть два вектора — две инъекции. Каждый вектор содержит ген, который копирует вирус. Главное отличие от реальной болезни в том, что копия вируса не размножается в организме, поэтому она безопасна.
Клинические испытания
Вакцина прошла все этапы доклинических испытаний на эффективность и безопасность, проводились все необходимые испытания на лабораторных животных. Спутнике V получила свидетельство о регистрации от Министерства Здравоохранения России и, в соответствии с правилами, принятыми во время пандемии, может быть использована для вакцинации населения в России.
Способ применения
Вакцинация проводится внутримышечно. Внутривенное введение препарата строго запрещено. Инъекция выполняется в дельтовидную мышцу или в боковую широкую мышцу бедра. Необходимо растворить в 1,0 мл воды для инъекций. Затем бутылку встряхивают до полного растворения ее содержимого. Вакцинация проводится в 2 этапа с интервалом в 21 день. Сначала вводят 1 компонент, затем через 3 недели — 2 компонент.
Иммунитет и его продолжительность
Оба компонента содержат ген Spike-белка коронавируса. Различные оболочки провоцируют более разнообразный и сильный иммунный ответ в организме, а также учат его реагировать на белок коронавируса. Формируется полноценный иммунитет на 42 день после первой вакцинации «Спутника V».
Продолжительность иммунитета, сформированного после Спутника V, до сих пор неясна. Ревакцинацию первым компонентом рекомендуется проводить через полгода, независимо от уровня антител.
Преимущества
Спутник V обеспечивает полную защиту от тяжелых случаев коронавируса (например, РНК-вакцина Pfizer обеспечивает защиту от этого показателя только на 75%).
Среди других преимуществ ученые отметили значительный уровень вырабатываемых в организме антител (в 1,3-1,5 раза больше, чем у больных, которые перенесли covid-19), а также высокие показатели безопасности.
Таким образом, большинство нежелательных явлений (94%) протекали в легкой форме и сводились к простудным заболеваниям, реакциям в месте введения препарата, головным болям и общей слабости. В то же время у тех, кто был вакцинирован Спутник V, не было побочных эффектов, таких как тяжелые аллергические реакции, анафилактический шок.
В каких зарубежных странах работает
- Армения — без анализов и карантина. Необходимо пройти весь курс вакцинации.
- Грузия — без анализов и карантина. Необходимо пройти весь курс вакцинации.
- Хорватия — без анализов и карантина. Полный курс вакцинации должен быть завершен не менее чем за 2 недели до начала поездки.
- Болгария — без анализов и карантина. Полный курс вакцинации должен быть завершен не менее чем за 2 недели до начала поездки.
- Черногория — без анализов и карантина. Необходимо пройти весь курс вакцинации.
- Кипр — без анализов и карантина. Необходимо пройти весь курс вакцинации.
- Греция — без анализов и карантина. Требуется полный курс вакцинации, последнюю инъекцию необходимо сделать не менее чем за 2 недели до начала поездки.
- Таджикистан — без карантина, без ПЦР-теста: при условии, что вторая инъекция сделана за месяц до начала поездки.
- Болгария — без анализов и карантина. Требуется полный курс вакцинации, последнюю инъекцию необходимо сделать не менее чем за 2 недели до начала поездки.
- Турция — без анализов и карантина. Сертификат о вакцинации необходимо получить не менее чем за 2 недели до начала поездки.
- Марокко — без анализов и карантина. Необходимо пройти весь курс вакцинации.
- Тунис — без анализов и карантина. Вы должны пройти полный курс вакцинации не менее чем за 6 недель до поездки.
- Мальдивы — без анализов и карантина. Последнюю инъекцию следует сделать не менее чем за 2 недели до начала поездки.
- Египет — без анализов и карантина. Последнюю инъекцию следует сделать не менее чем за 2 недели до начала поездки.
«ЭпиВакКорона»
«ЭпиВакКорона» — это синтетическая вакцина. Она состоит из пептидов, которые взяты из белка коронавируса, отвечающего за иммунитет. Белок для вакцины производится искусственно с помощью генной инженерии, поэтому в препарате нет вируса — даже не инактивированного. Разработана ФБУН «Государственный научный центр вирусологии и биотехнологии „Вектор“ Роспотребнадзора».
Как работает
ЭпиВакКорона относится к классу пептидных вакцин. Все пептиды синтетические. Они имитируют небольшие порции настоящих белков коронавируса, которые вызывают выработку защитных антител. Иммунный ответ на вакцину слабее. В крови вырабатываются только специфические вируснейтрализующие антитела. Пептиды вместе с белком-носителем попадают в В-лимфоциты в виде эндосомы, где они делятся на части и вместе с белками основного комплекса гистосовместимости II класса экспонируются на поверхности для распознавания.
Клинические испытания
Клинические испытания проводились в два этапа. Первый этап включал открытое исследование безопасности, реактогенности и иммунологической активности вакцины с участием 14 добровольцев в возрасте 18-30 лет. На втором этапе было проведено слепое сравнительное рандомизированное плацебо-контролируемое исследование с участием 86 добровольцев в возрасте 18-60 лет.
Схема двухдозной вакцинации вызвала выработку антител, специфичных к антигенам, входящим в состав вакцины, у 100% добровольцев. Векторная вакцина была зарегистрирована 14 октября 2020 года она стала второй зарегистрированной вакциной против covid-19 в России. В начале ЭпиВакКорону разрешили использовать для людей в возрасте 60 лет и старше. Разрешение выдано после успешного прохождения открытого клинического исследования ІII-IV фазы.
В обновленной версии документа, содержащего информацию о медицинском применении препарата, следует отметить, что он показан для профилактики COVID-19 у взрослых старше 18 лет.
Способ применения
ЭпиВакКорона является однокомпонентным препаратом, но вводится дважды с интервалом в 21 день. Вводится внутримышечно в область плеча. После приема препарата пациент должен находиться под наблюдением врачей в течение 30 минут.
Иммунитет и его продолжительность
Нет информации о «профилактической» эффективности. «Иммунологическая» эффективность 100%. Препарат должен сформировать иммунитет к COVID-19 не менее чем на шесть месяцев. Пептидная вакцина более устойчива к мутациям covid.
Преимущества
Этот тип вакцины считается наименее реактогенным. Это означает, что вакцинация проходит очень легко, почти без побочных эффектов. Вакцина мягко действует на иммунную систему, не перегружает ее. Если у человека есть хронические заболевания, такие как гипертония, диабет, он должен находиться под наблюдением врача и регулярно принимать соответствующие лекарства. Без обострения хронических заболевания можно пройти вакцинацию. Онкологическим больным обязательно следует проконсультироваться с онкологом.
В каких зарубежных странах работает
Вакцина была зарегистрирована только в Туркменистане, но около 60 иностранных организаций уже проявили к ней интерес.
«КовиВак»
КовиВак — вакцина против коронавируса, разработанная Исследовательским центром М. П. Чумакова. Была разработана по классической методике. Это лекарство содержит полноценный вирус, а не его часть. Важно, чтобы сам вирус был деактивирован (уничтожен).
Как работает
Вакцина была создана по традиционной методике. Инактивированная вакцина — это «дикий» вирус целиком, который убит химическим путем, его способность к репликации заблокирована, специфические белки повреждены.
Клинические испытания
КовиВак зарегистрирован в России в феврале 2021 года. Испытания этой вакцины начались осенью 2020 года, но их результаты еще не опубликованы. Регистрация вакцины предполагала, что разработчики сообщат о третьем этапе тестирования к концу 2021 года. В июне 2021 года центр Чумакова начал третью фазу клинических испытаний. Его эффективность и безопасность будут оценены у 32 000 здоровых добровольцев в возрасте от 18 до 60 лет без использования группы плацебо. Субъектам будет вводиться вакцина дважды с интервалом в две недели. Третья фаза будет полностью завершена в декабре 2022 года.
Способ применения
Препарат предназначен для внутримышечного введения. Прививку делают в верхнюю треть наружной поверхности плеча (дельтовидная мышца). Выпускается в ампулах по 0,5 мл (1 доза). Вакцина КовиВак используется для профилактики коронавирусной инфекции и предусматривает двойное введение с интервалом в 14 дней. После прохождения вакцинации необходимо находиться под наблюдением врача в течение 30 минут.
Иммунитет и его продолжительность
Иммунологическая эффективность равняется 85%. Продолжительность иммунитета будет объявлена после окончания клинических испытаний. Антитела вырабатываются довольно медленно — это легкая вакцина. Исследования показывают, что происходит формирование клеточного иммунитета. Генеральный директор Центра исследований и разработок иммунобиологических препаратов имени Чумакова сообщил, что иммунитет к коронавирусной инфекции сохраняется около восьми месяцев.
Преимущества
К преимуществам относятся неприхотливые условия хранения по сравнению с другими препаратами. Также исследования показывают, что КовиВак имеет меньше всего побочных эффектов.
«Спутник Лайт»
Спутник Лайт — является одним из вариантов известной российской вакцины Спутник V. В отличие от первого препарата, этот вариант считается более легким. Его особенность также заключается в том, что после первой вакцинации нет необходимости в повторном введении препарата. Вакцина была официально зарегистрирована Министерством здравоохранения 29 марта этого года. Препарат был разработан учеными НИЦЕМ им. Гамалеи. Этот препарат предназначен для быстрой иммунизации, а также для защиты людей, у которых ранее был коронавирус, но у них меньше антител. Введенная вакцина после заболевания поможет укрепить иммунитет на должном уровне.
Как работает
Это векторная вакцина, вектор — это транспорт, который доставляет материал в человеческую клетку. Спутник Лайт — это однокомпонентный препарат (то есть для выработки иммунитета достаточно одного укола), он построен на аденовирусе 26-го типа, производить который легче.
Клинические испытания
Вакцина проходит испытания с середины января 2021 года. На первых двух этапах испытания проводились на добровольцах старше 18 лет. 6 тысяч добровольцев (включая иностранных граждан) приняли участие в третьем этапе клинических испытаний. Исследование проводилось на базе 10 поликлиник Москвы.
В тесте могли принять участие все желающие старше 18 лет. Ранее они прошли тщательное обследование. Любой, кто будет вакцинирован новой вакциной, в течение шести месяцев сдаст анализ крови на антитела. Таким образом, ученые смогут отслеживать динамику и более точно понимать, какие изменения произойдут через несколько месяцев.
Способ применения
Это однокомпонентный препарат. То есть иммунитет у пациента развивается после одной вакцинации, а не после двух. Прививка делает внутримышечно, в дельтовидную мышцу (верхняя треть наружной поверхности плеча). Если нет возможности сделать в дельтовидную мышцу, то можно уколоть в боковую широкую мышцу бедра. После введения вакцины пациент должен находиться под наблюдением врачей в течение 30 минут. Категорически запрещается внутривенное введение.
Иммунитет и его продолжительность
Спутник Лайт имеет более короткий период выработки антител, а уровень защиты достигает 85%. Срок действия — составляет 4-5 месяцев.
Преимущества
Преимуществом является небольшое количество строгих противопоказаний к применению. Спутник Лайт нацелен на молодое население, которое способно вырабатывать достаточное количество антител после одной инъекции.
В каких зарубежных странах работает
Вакцина зарегистрирована в России, Беларуси, Конго, Маврикии, Анголе, Венесуэле, Никарагуа, Палестине и Бахрейне.
Дряблая кожа рук
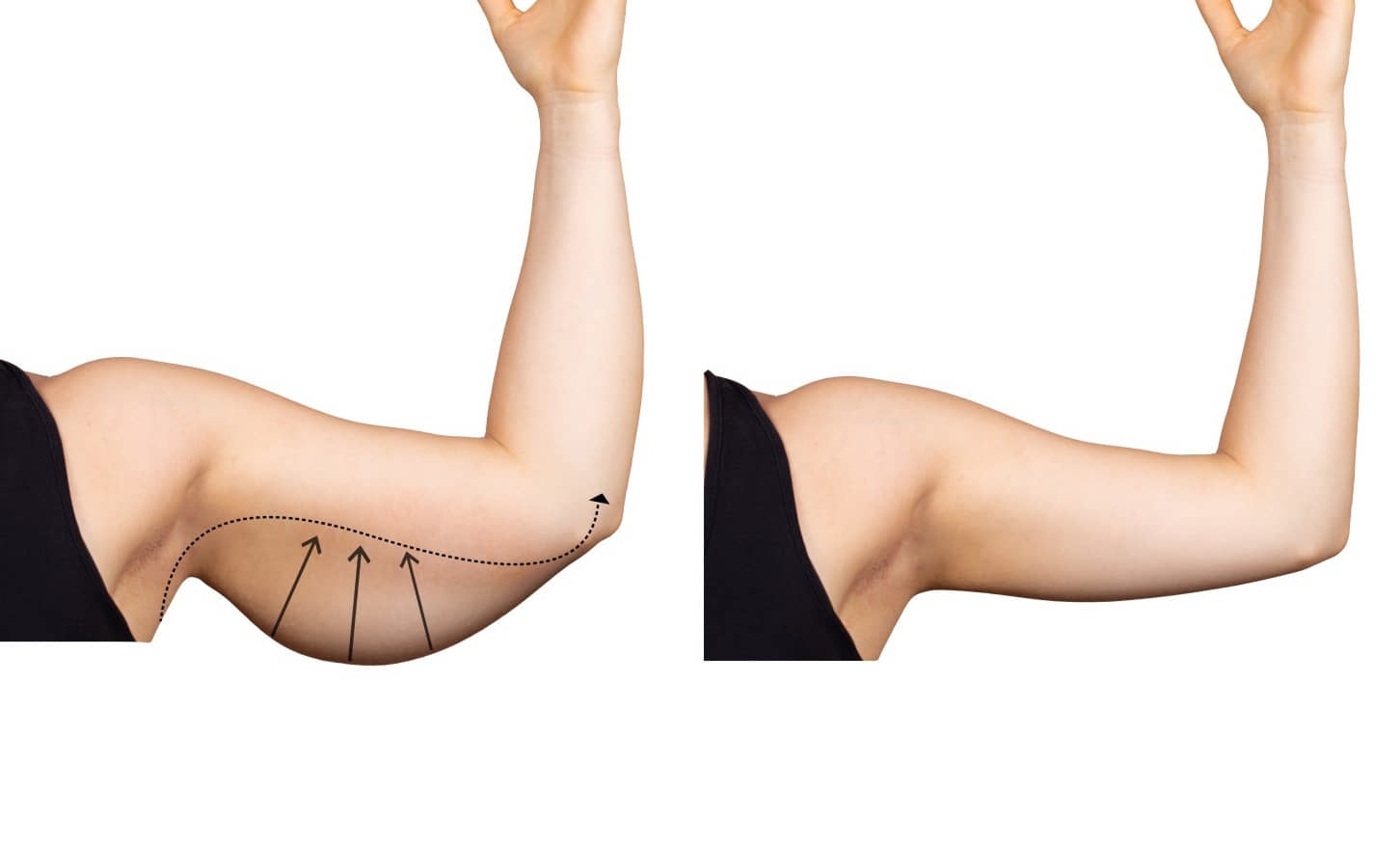
Причины дряблости рук у женщин
Независимо от образа жизни у женщин рано или поздно возникают проблемы с потерей упругости в области от подмышек до локтя. Согласно медицинским исследованиям, естественное старение эпидермиса начинается уже в возрасте после 25 лет. Процесс проходит довольно медленно, обвисшая кожа на руках становится заметной только спустя годы.
Основные причины обвисания:
- резкая потеря веса;
- увлечение соляриями;
- генетические особенности;
- влияние погодных условий;
- проблемы со здоровьем;
- анатомические особенности.
Трицепсы не получают достаточную нагрузку в повседневной жизни, что приводит к провисанию. Что делать, если обвисшая кожа на руках стала заметной проблемой?
Действенные способы восстановления
Женщины редко уделяют внимание зоне предплечья. Увлечение диетами, резкое похудение и пренебрежение спортивными упражнениями приводит к истончению, обвисанию и различным дефектам. Ношение тяжестей и сутулость не добавляют упругости мышцам трицепса.
Есть несколько эффективных способов убрать дряблую кожу на руках. Самые популярные:
- физические упражнения;
- вакуумный массаж;
- пластическая хирургия.
Как избавиться от дряблости
Если проблема не столь критична, избавиться от нее поможет комплекс упражнений в спортзале или домашних условиях. Для достижения эффекта стоит неукоснительно придерживаться основных правил. Главные условия для того, чтобы дряблая кожа на руках стала упругой: сбрасывать вес постепенно, правильно питаться, делать упражнения и пить много воды.
Что необходимо помнить во время работы над подтяжкой:
- никаких диет — голодание уменьшает объем мышц и нарушает водный баланс;
- регулярные тренировки повышают тонус и эластичность эпидермиса;
- умеренные нагрузки предотвращают износ организма.
Уже через месяц регулярных тренировок результат станет заметным.
Если нет желания или возможности заниматься в спортзале, можно убрать лишние сантиметры самостоятельно. Для подкачки мышц используется любое подручное средство.
Если нет времени убирать все лишнее при помощи упражнений или объемы слишком велики, можно воспользоваться достижениями современной медицины.
Вакуумный массаж
Эффективное средство избавления от обвисания лишних сантиметров. Процедуры выполняются при помощи силиконовых баночек. Проводятся манипуляции следующим образом:
- скрабирование, аэробика, горячий душ для разгона крови;
- растирание жирным кремом или маслом;
- обработка поверхности присоской.
Силиконовые баночки крепятся у сгиба локтя и продвигают вверх, по ходу следования венозной крови. Процедуру следует проводить в течение 10 дней для достижения желаемого результата.
Что делать, если обвисшая кожа на руках не убирается вакуумным массажем? Современные методы пластической хирургии предлагают действенные способы достижения эластичности в проблемной зоне.
Виды пластических процедур
- Пилинг — действенный способ избавления от пигментных пятен, желтизны и других проблем.
- Лазерная терапия — безболезненное выравнивание и осветление тона.
- Брахиопластика — быстрое удаление излишков под местной анестезией.
Подтяжка при помощи брахиопластики
Брахиопластика — это удаление лишней кожи и подкожного жира, вследствие чего происходит естественное подтягивание. С помощью метода трансаксиллярной пластики через разрез в 3 мм в области подмышек удаляется элипсовидный участок. Параллельно возможно удаление подкожного жира.
Благодаря тому, что кожа подтянута и зафиксирована, исключается провисание. Рубец прячется в подмышечной впадине. Данную процедуру проводят в тех случаях, когда необходимо удалить небольшие участки кожи и жира.
Если вас беспокоит дряблая кожа на руках, в нашем центре пластической хирургии можно узнать, как подтянуть ее наиболее действенными методами. Консультант ответит на любые интересующие вас вопросы.
Надрывы мышц
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.

Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент – пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Надрывы условно делят на два типа:
- продольные;
- поперечные;
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1–2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5–2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы – результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва – внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава. Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика

Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
